Epidurális érzéstelenítés
Az epidurális érzéstelenítés (az görög περί körüli , német mellett, az egész " , dura [mater] , a kemény [agyhártya] , és a görög ἀναισθησία , érzéketlenség„” altatás „rövidítés PDA , szinonim epidurális érzéstelenítés (EDA), ettől görög επί epi , német , over, on ' , a német elavult és extradurális ) a (epidurális) regionális érzéstelenítés egyik formája (lásd még a spinális érzéstelenítést ). A kiválasztott idegszegmensek átmeneti, reverzibilis funkciógátlását okozza , szimpatikolízishez , zsibbadáshoz, fájdalommentességhez és az aktív mobilitás gátlásához vezet a kapcsolódó testrészben, és a fájdalommentes szülés mellett (itt gyakran neuroaxiális fájdalomcsillapítás , ritkábban neuroaxiális blokádnak is nevezik ) más módon fájdalmas szüléseket is lehetővé tesz orvosi eljárások vagy fájdalomkezelés bizonyos okok miatt.
Az epidurális érzéstelenítés történetéről, fejleményekről
1921-ben Fidel Pagés leírta az anestesia metamérica-t , mind a Revista Española de Cirugía-ban, mind a Revista de Sanidad Militar-ban , az epidurális érzéstelenítésben. Ennek során 43 végrehajtott művelet tapasztalataira támaszkodott. 1922-ben előléptették Comandante Médicóba .
Az 1920-as évek közepe táján a sokoldalú olasz (szív) sebész, Achille Mario Dogliotti (1897–1966) támogatta ezt a technikát. 1941-ben Robert Andrew Hingson (1913-1996) és Waldo B. Edwards kifejlesztette a vízszintes kanüllel végzett folyamatos farokanesztézia technikáját. 1947-ben Manuel Martínez Curbelo (1906–1962) írta le először az ágyéki epidurális katéter elhelyezését. Németországban Karl Julius Anselmino-t és munkatársait nevezik meg elsőként, akik elvégzik a módszert.
Leginkább az 1942 óta bevezetett katéteres technikát alkalmazzák, amelyet 1949 körül már bizonyítottak az ágyéki hozzáférésre is . Az epidurális tér megtalálása után a Tuohy-kanülön keresztül egy vékony műanyag katétert vezetnek be , amely néhány napig (és esetenként sokkal hosszabb ideig) az epidurális térben hagyható. Ez lehetővé teszi a terápiás időszakot a tényleges műtéti beavatkozáson túl, vagy a krónikus fájdalom hosszabb távú terápiáját. A katéterhez általában egy szivattyút csatlakoztatnak, amelyen keresztül folyamatosan adagolják a helyi érzéstelenítő alapmennyiségét ( alapsebessége ), gyakran opioid hozzáadásával. Ezek a szivattyúk azt is lehetővé teszik, hogy a betegek egy gombnyomással további adagokat adhassanak maguknak ( beteg által kontrollált epidurális fájdalomcsillapítás , PCEA), és így az orvosoktól vagy az ápolószemélyzettől függetlenül függetlenül érik el a fájdalommentességet. A túladagolás nagyrészt megelőzhető a szivattyú szoftver , de napi követése összegének fájdalomcsillapítók beadott, valamint a katéter saját maga és a hatás elengedhetetlen. Ezek az intézkedések lehetővé teszik a betegek korai szakaszában a fájdalommentes újbóli mozgósítását és a mozgáshiány okozta szövődmények ( tüdőgyulladás , trombózis , az izmok rövidülése, az ízületek merevsége) megelőzését .
Anatómiai alapismeretek
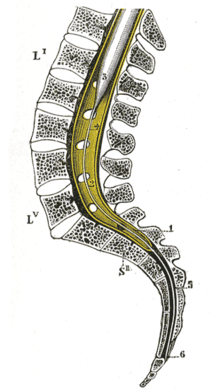
A gerincvelő területén az idegsejteket és rostokat a kötőszövet több rétege , a gerincvelő membránjai védik . Belülről kifelé ezek a következők: a pia mater , egy vékony támasztó sejtréteg, amely közvetlenül a gerincvelőn fekszik és abba is sugárzik, az arachnoid és külső határként a dura mater , a gerincvelő kemény bőre. A dura mater belső és külső lapra oszlik; a külső levél van még a csonthártya a a csigolyák az a gerinccsatorna . Az úgynevezett epidurális tér , amelybe az epidurális érzéstelenítés során a helyi érzéstelenítőt injektálják , a dura mater belső és külső lapja között helyezkedik el .
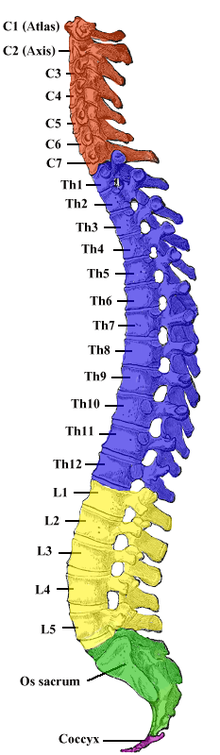
Az emberek növekedése során a gerinc gyorsabban növekszik , mint a gerincvelő, így a gerincvelő az első ágyéki csigolya szintjén véget ér, de a kapcsolódó idegrostok továbbra is kaudálisan lépnek ki a gerinccsatornából (lásd az ábrát). Ezt a szúrás helyének kiválasztásakor figyelembe kell venni, mivel ez nem feltétlenül egyezik meg a művelet helyével. Más emlősöknél a gerincvelő nagyjából az utolsó ágyéki csigolya és a keresztcsont közötti átmenetig terjed . Itt általában epidurális érzéstelenítést végeznek a keresztcsont és az első farokcsigolya között.
végrehajtás
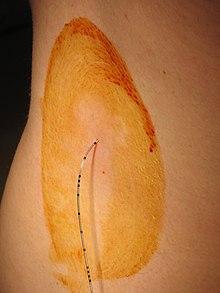
Az epidurális érzéstelenítést (PDA) az oldalán ülve vagy fekve alkalmazzák. Kérje meg a beteget, hogy lazítsa meg a vállát, és ívelje a hátát. A szúrás helyének magasságának megválasztása a beteg gerincén elsősorban a műtét helyétől függ. A bőr fertőtlenítése és helyi érzéstelenítése után epidurális tűt ( Tuohy-tű (lásd a fotót) vagy Günter Sprotte által a Pajunk céggel kifejlesztett és 1979-ben bevezetett Sprotte-kanült helyezünk a beteg hátába a gerinc két gerincvelői folyamata között . A tű a behelyezés során a következő struktúrákba hatol: bőr - csigolyaközi szalagok - ligamentum flavum . Az úgynevezett "rezisztenciavesztés" technikát alkalmazzák az epidurális tér azonosítására, amikor ez a tű előrehaladott állapotban van. A tűhöz folyékony fecskendőt csatlakoztatnak. Ha a tű még mindig az epidurális tér előtt van a gerinc szalagjaiban, a folyadék befecskendezése nem lehetséges (ellenállás). Miközben folyamatosan figyeljük ezt az injekcióval szembeni ellenállást, a tűt óvatosan tovább haladjuk (általában kb. 4-5 cm mélyen), amíg hirtelen folyadékot lehet beadni ellenállás (ellenállásvesztés) nélkül. Ez jelzi a tű hegyének megjelenését a szalag szerkezetéből az epidurális térbe. A tűn keresztül az epidurális térbe injektált helyi érzéstelenítő ( pl. Bupivacaine ) a dura mater kívülről hat a gerinccsatorna idegszerkezeteire . Az injekció után a Tuohy tűt eltávolítják.
A spinális érzéstelenítés különbsége
A spinális érzéstelenítés , sokkal finomabb tűt szúrt mélyebbre, hogy a kemény agyhártya ( dura mater ), szemben a epidurális érzéstelenítés, behatol. Az injektált helyi érzéstelenítő most szabadon terjed a cerebrospinális folyadékban , a gerincvelőt és a gerinccsatorna idegrostjait néhány percen belül érzéstelenítik. Az epidurális érzéstelenítéshez képest az érzés megszüntetéséhez lényegesen kisebb mennyiségű helyi érzéstelenítőre van szükség, mivel a terjedési térfogat kisebb és a diffúziós távolság kisebb. Ez magyarázza a spinalis érzéstelenítés gyorsabb fellépését is.
alkalmazási területek
Az epidurális érzéstelenítés (PDA) az alkalmazott helyi érzéstelenítő koncentrációjától függően alkalmazható fájdalomcsillapításra és a fájdalom teljes megszüntetésére. Nagyobb hasi műtéteknél, ortopédiai , nőgyógyászati vagy urológiai beavatkozásoknál általában egy epidurális katétert helyeznek fel preoperatív módon, hogy a műtét után fájdalomterápiában is alkalmazható legyen . Ez csökkentheti más fájdalomcsillapítók (pl. Opioidok ) iránti igényt és a bélmozgási rendellenességek előfordulását .
A PDA másik fontos alkalmazási területe a szülészetben való használata . Alacsony koncentrációjú helyi érzéstelenítők esetén a spontán szállítás fájdalma jelentősen csökkenthető. Születési szövődmények és a már meglévő peridurális katéter esetén császármetszés végezhető nagyobb LA koncentrációval és a fájdalom teljes megszüntetésével . Sürgős műtétek esetén azonban a gerincvelői érzéstelenítést részesítik előnyben az egyszerűbb technológia és a gyorsabb hatás miatt.
Hosszú távú (akár néhány hónapos) epidurális érzéstelenítés alkalmazható súlyos krónikus fájdalom palliatív kezelésére, például beteg által kontrollált epidurális érzéstelenítéssel is . Ha hosszabb tartózkodást terveznek, akkor az epidurális katétert gyakran néhány centiméterrel "alagúzzák" a bőr alá a hátsó kimeneti ponttól, hogy elkerüljék az epidurális tér fertőzését egy hosszabb terápia során.
Az anatómiailag meghatározott szegmentális szerkezet és az ebből adódó idegi ellátás miatt a valószínű fő fájdalomzónák bizonyos fokú biztonsággal előre láthatóak. Ettől függően a peridurális katétert a gerinc megfelelő magasságában helyezzük el. A szúrás magasságának útmutatásaként a peridurális katéter hegyének hozzávetőlegesen az elzárandó szegmensek közepén kell lennie. A következő táblázat útmutatóként szolgálhat; A felső hasi beavatkozások a gyomor, a hasnyálmirigy vagy a keresztirányú vastagbél vagy keresztirányú bélműtétek , az alsó hasi beavatkozások, például urológiai vagy nőgyógyászati beavatkozások, sérvműtétek, alsó végtagok, például térdízületi műtétek.

| Sebészeti hely | Szúrási magasság | A fájdalomcsillapítás célzott terjedése |
|---|---|---|
| Thoracotomia | Mellkasi Th 6–7 | Mellkasi Th 2 - 8 |
| thoraco-hasi műtét (kétüregű műtét) | Th 7-8 és Th 8-9 | Th 4-12 |
| Felső hasi műtét | Th 8-9 és Th 9-10 | Th 6-12 |
| Hasi műtét | Th 10-11 és Th 11-12 | Th 8 - ágyéki 2 |
| Műtét a hasi aortán | Th 10-11 és Th 11-12 | Th 8-L2 |
| Az alsó végtagon végzett műveletek | Ágyéki 3-4 | Th 12 - szent 1 |
Mellékhatások és szövődmények
- Az epidurális érzéstelenítés technikai hibája vagy nem optimális hatékonysága esetenként a fájdalom oka.
- Vérnyomásesés. Az ereket összeszorító idegek blokkolása ( érszűkület ) az erek kiszélesedését okozza (értágulat). Az epidurális érzéstelenítés hatása alatt álló területek melegnek érzik magukat a megnövekedett véráramlás miatt. Az értágulat időnként vérnyomáseséshez vezet, amelyet azonban általában folyadékok hozzáadásával (infúzió) lehet elkerülni. Különösen a mellkasi epidurális érzéstelenítés esetén fennáll a fenyegetett szövődmények veszélye a CHD- betegek életbevágó kompenzációs mechanizmusainak megszüntetése miatt .
- A dura mater sérülése Tuohy tűvel (0,6–1,3%). Ez akkor történik, amikor a vastag Tuohy tű túlságosan előrehaladt és átlyukasztja a dura mater-t. A cerebrospinális folyadék most a kialakult lyukon keresztül távozhat. Ez 16–86% -ban intenzív szúrás utáni fejfájáshoz vezet . Különösen a fiatalabb betegek érintettek lehetnek itt. Ez a kockázat jelentősen csökkenthető atraumatikus ceruzával ellátott tűk használatával.
- Véletlen teljes spinális érzéstelenítés . Ha az imént ismert dura defektet az aneszteziológus nem veszi észre, és az epidurális térbe szánt helyi érzéstelenítő teljes mennyiségét a gerinc térbe fecskendezik, ez a vérnyomás éles csökkenéséhez, légzési bénuláshoz és a szívverés lelassulásához vezethet egészen a szívmegállásig. Minden altatóorvosnak képesnek kell lennie arra, hogy megbirkózzon ezzel a helyzettel anélkül, hogy a beteg maradandó károsodást szenvedne (szellőzés, vazopresszorok, atropin stb.)
- A gerincvelő sérülése. Rendkívül ritkán előforduló szövődmény, de az állandó paraplegia kockázatát hordozza magában.
- Epidurális zúzódás az epidurális tér vénájának sérüléséből. A kisebb vérzés meglehetősen gyakori, de önálló és nem okoz klinikai tüneteket. Ha azonban ellenőrizetlenül elvérzik az epidurális térbe, a keletkező effúzió nyomása tartósan károsíthatja a gerincvelőt. Ilyen neurológiai tünetekkel járó zúzódás körülbelül 1: 150 000 epidurális érzéstelenítésben fordul elő; van egy fokozott a véralvadási zavarok (1: 3000). Csak a sürgős idegsebészeti műtét és a dekompresszió képes megakadályozni a maradandó károsodást.
- Az alkalmazott helyi érzéstelenítő szisztémás mellékhatásai is lehetségesek, például neuro- és kardiotoxikus tünetek; allergia
- Meningitis (0,02%)
Az epidurális érzéstelenítés alkalmazásának követelményei
- A beteg beleegyezése
- ép gerinc ; Az ágyéki gerinc műtéte után például az epidurális érzéstelenítés néha nehéz.
- nincs neurológiai vagy pszichiátriai rendellenesség (címezhető beteg); Az epidurális érzéstelenítés például sclerosis multiplexben szenvedő beteg számára nem jelent problémát. A beteg számára azonban egyértelműnek kell lennie, hogy a már meglévő neurológiai tünetek súlyosbodhatnak (de javulhatnak is) a tervezett műtét részeként, mivel ez ennek a betegségnek a természete. Ez tehát nem önmagában az epidurális érzéstelenítésnek köszönhető.
- ép véralvadás
- Gyors érték > 50%
- PTT 50-ig
- Trombociták > 80 000 / μl *
- Az antikoaguláns terápiának megfelelő időintervallum , lásd a következő szakasz részletes táblázatát .
- nincs fertőzés az injekció területén
- nincs vérmérgezés
- nincs súlyos kardiovaszkuláris betegség (pl. koszorúér-betegség vonatkozik az epidurális érzéstelenítésre az ágyéki gerincben)
- nincs hypovolemia , nincs sokk
(*) A vérlemezkék hiánya ( thrombocytopenia ) növeli a vérzési szövődmények kockázatát. A spinalis érzéstelenítés abszolút alsó határát a szakosodott társaságok nem határozták meg. Inkább az általános koagulációs helyzetet kell figyelembe venni. A vérlemezke-koncentrátumok transzfúziója a vérlemezkeszám növelése érdekében a gerincvelői érzéstelenítés előtt 50 000 / μl alatti értéktől ajánlott, így ez az alsó határértékként használható. Epidurális érzéstelenítésben, ahol általában vastagabb tűket használnak, 80 000 / μl alatti transzfúziót ajánlanak.
Az epidurális érzéstelenítés ellenjavallatai
- A beteg elutasítása
- Alvadási rendellenesség
- vérmérgezés
- Helyi fertőzés az injekció területén
- Neurológiai betegség (relatív ellenjavallat, törvényszéki okok)
- Csontáttétek
- Hypovolemia
- Szív elégtelenség
- Allergia anyagokra vagy érzéstelenítőkre
Gyógyászati antikoaguláns terápia
Az antikoaguláns terápia a gyógyszertől függően bizonyos időintervallumot igényel a gerincvelőhöz közeli regionális érzéstelenítési eljárásoktól, például az epidurális érzéstelenítéstől. Az alábbi táblázat áttekintést nyújt az antikoaguláns beadása és a szúrás vagy katéter eltávolítása előtt vagy után betartandó intervallumokról.
| Gyógyszer (ek) | Szúrás vagy katéter eltávolítása előtt | Szúrás vagy katéter eltávolítása után |
|---|---|---|
| Nem frakcionált heparin (UFH) | 4-6 óra | 1 óra |
| Kis molekulatömegű heparinok, LMWH profilaxis | 12 óra | 4 óra |
| Kis molekulatömegű heparinek, LMWH terápia | 24 óra | 4 óra |
| Fondaparinux | 36 - 42 óra | 6-12 óra |
| K-vitamin antagonisták | INR <1,4 | katéter eltávolítása után |
| Clopidogrel | 7 nap | katéter eltávolítása után |
| Prasugrel | 7-10 nap | 6 óra |
| Ticlopidin | 10 nap | katéter eltávolítása után |
| Abciximab | 48 óra | 4 óra |
| Tirofiban | 8 óra | 4 óra |
| Prosztaciklin (OFJ 2 ) | 0,5 óra | azonnal |
| Dabigatrán-etexilát | > 34 óra | 4-6 óra |
| Rivaroxaban | 22-26 óra | 4-6 óra |
| Apixaban | 26-30 óra | 4-6 óra |
| Ticagrelor | 5 nap | 6 óra |
| Cilostazol | 42 óra | 5 óra |
| Dipiridamol és ASA | 48 óra | azonnal |
Lásd még
- Epidurális kanül
- Spinalis érzéstelenítés
- Gerinckanül
- Kombinált gerinc és epidurális érzéstelenítés
- Kaudalis érzéstelenítés
- Ágyéki szúrás
irodalom
- Roulhac D. Toledano, Lawrence C. Tsen: Epidurális katéter tervezésének története, újításai és klinikai következményei . In: Aneszteziológia , V. 121. szám, 2014. július
- J. Antonio Aldrete: Manuel Martinez Curbelo és a folyamatos ágyéki epidurális érzéstelenítés . (PDF) In: Bulletin Of Anesthesia History , 22. évfolyam , 4. szám, 2004. október
- Arkadiusz Praski: A PDA-val és PDA nélküli betegek eltérő születési folyamata , Saarlandi Egyetem és Állami Könyvtár, Saarland 2016 DNB 1121581226 (online disszertáció Saarland University Saarbrücken 2016, 100 oldal, tudományos témavezető: Erich-Franz Solomayer teljes szövegű online PDF, ingyenes, 100 oldal, 1,2 MB).
web Linkek
- Epidurális érzéstelenítés - információ a Gesundheitsinformation.de oldalon ( az Egészségügyi Minőség és Hatékonyság Intézet online ajánlata )
- Epidurális érzéstelenítés a Familienplanung.de webhelyen - A Szövetségi Egészségügyi Oktatási Központ (BZgA) információs portálja
Egyéni bizonyíték
- ↑ Achille Mario Dogliotti : A regionális érzéstelenítés új módszere "A peridurális szegmentális érzéstelenítés" . In: Zentralfl F Chir 1931, 58, 3141-3145
- ^ J. Antonio Aldrete: Manuel Martinez Curbelo és folyamatos ágyéki epidurális érzéstelenítés . (PDF) In: Bulletin Of Anesthesia History , 22. évfolyam , 4. szám, 2004. október, 3–8.
- ↑ Siegfried Potthoff, Lutwin Beck: A gyógyszeres és pszichoszomatikus születés megkönnyebbülésének történetéről. In: Lutwin Beck (szerk.): A nőgyógyászat és a szülészet történetéről. A Német Nőgyógyászati és Szülészeti Társaság 100. évfordulója alkalmából . Berlin / Heidelberg / New York 1986, 133–141. O., O. 137. A megfelelő cikk címe: Karl Julius Anselmino, Gerhard Plaskuda, Rudolf Stewens: A munkafájdalom elhúzódó vezetési érzéstelenítésének új módszeréről, a szegmentális, peridurális plombáról . In: Klinische Wochenschrift , 1949. 27. évfolyam, 5–6. Szám, 104. o.
- ↑ RA Hingson, JL Southworth: Folyamatos caudalis érzéstelenítés. In: Az American Journal of Surgery . 58 (1942), pp.
- ↑ A. Doughty: Epidurális fájdalomcsillapítás a vajúdásban: a múlt. a jelen és a jövő. In: Proceedings R. Soc. Med. 71 (1978), 879 p.
- ↑ A Sprotte® 40 éve. Négy évtizedes sikertörténet. In: Aneszteziológia és intenzív terápia. 61. évfolyam, 2020. január, gerinc.
- ↑ Illusztráció a szülő nő beidegzési és regionális aneszteziológiai lehetőségeiről (az oldal már nem elérhető , keresés a webarchívumokban ) Információ: A linket automatikusan hibásként jelölték meg. Kérjük, ellenőrizze a linket az utasításoknak megfelelően, majd távolítsa el ezt az értesítést.
- ^ Hans Walter Striebel: Operatív intenzív terápia : biztonság a klinikai gyakorlatban. Schattauer Verlag, 2007, ISBN 978-3-7945-2480-8 , 22-23.
- ↑ Reinhard Larsen: Anesztézia. Elsevier, Urban & Fischer Verlag, München 2011, ISBN 978-3-437-22502-4 , 591. o.
- ↑ Emery Andrew Rovenstine , EM Papper, SE Bradley: A keringés beállítása spinalis érzéstelenítés során normális embernél, különös tekintettel az arterioláris tónus autonómiájára. Aneszteziológia 3 (1942), 442ff.
- ↑ W. Zink, BM Graf: A helyi érzéstelenítők toxikológiája, patomechanizmusok - klinika - terápia. (PDF; 474 kB) Aneszteziológiai Klinika, Heidelbergi Egyetemi Kórház. In: Aneszteziológus. (2003) 52, 1102-1123. O., Doi: 10.1007 / s00101-003-0617-5 , online közzétéve: 2003. november 18.
- ↑ Szalata Marek: lipid beadás a helyi érzéstelenítők toxikus hatásaiban. (PDF; 754 kB) In: Lipid Rescue TM.
- ↑ A gerincvelőhöz közeli regionális érzéstelenítés és a tromboembólia megelőzése / antitrombotikus gyógyszeres kezelés . (PDF) A Német Aneszteziológiai és Intenzív Orvostudományi Társaság 2. felülvizsgált ajánlása.
- Anal Fájdalomcsillapító és érzéstelenítő eljárások végrehajtása a szülészetben 2. A Német Aneszteziológiai és Intenzív Terápiás Orvostudományi Társaság és a Német Aneszteziológusok Szakmai Szövetségének átdolgozott ajánlásai a Német Nőgyógyászati és Szülészeti Társasággal Anästh. 50 (2009) S490-S495
- ↑ Keresztmetszeti irányelvek (BÄK) a vérkomponensekkel és a plazma származékokkal történő terápiáról. 2014. évi 4. felülvizsgált és frissített kiadás. In: Deutsches Ärzteblatt , 112. évfolyam , 6. szám, 2015. február 6.
- ^ Wiebke Gogarten, Hugo K. Van Aken: Perioperatív trombózis profilaxis - vérlemezke aggregáció gátlók - az érzéstelenítés fontossága. In: AINS - Aneszteziológia • Intenzív terápiás orvoslás • Sürgősségi orvoslás • Fájdalom terápia. 2012. április 4., 242-254. Oldal, doi: 10.1055 / s-002-23167 .
- ↑ SA Kozek-Langenecker, D. Fries, M. Gütl, N. Hofmann, P. Innerhofer, W. Kneifl, L. Neuner, P. Perger, T. Pernerstorfer, G. Pfanner u. a.: Helyi érzéstelenítés antikoaguláns gyógyszeres kezelés alatt. Az Osztrák Aneszteziológiai és Intenzív Terápiás Orvostudományi Társaság (ÖGARI) Perioperatív koagulációs munkacsoportjának (AGPG) ajánlásai. In: Az aneszteziológus. 54. évfolyam, 5. szám (2005), 476-484. O., Doi: 10.1007 / s00101-005-0827-0 .